慢阻肺合并呼吸衰竭虚拟病人仿真实验 ------ 实验介绍
1、“实验目的”
慢性阻塞性肺疾病(chronic obstructive pulmonary disease)简称慢阻肺(COPD)是呼吸系统常见慢性疾病,其致残率和病死率很高,是导致慢性呼吸衰竭最主要的原因。据统计,我国慢阻肺患者人数逾一亿人,已成为 “第三大死亡原因”。因此,掌握COPD的发病机制、提高诊疗手段具有重要意义。
本实验以慢阻肺急性加重期为教学切入点,以慢阻肺合并呼吸衰竭相关生理和病理生理机制为主要教学内容,开展基于“生理数据驱动的ESP数字虚拟病人”的虚拟仿真实验。学生首先通过“疾病基础训练”(“呼吸生理虚拟实验系统”),从呼吸系统层面对慢阻肺相关基础知识进行巩固、模拟和探究式应用,再到“虚拟病人仿真实验”从整体上对慢阻肺合并呼吸衰竭病人的发病机制、功能改变和治疗原则进行多学科知识的综合应用和临床思维的早期训练,并通过拓展思考对接课堂内的小组协作式案例讨论教学(Team-based learning, TBL; Problem-based learning, PBL),以循序渐进、虚实结合的方式促进学生对慢阻肺相关疾病机理和诊疗原则进行深入学习(图1)。
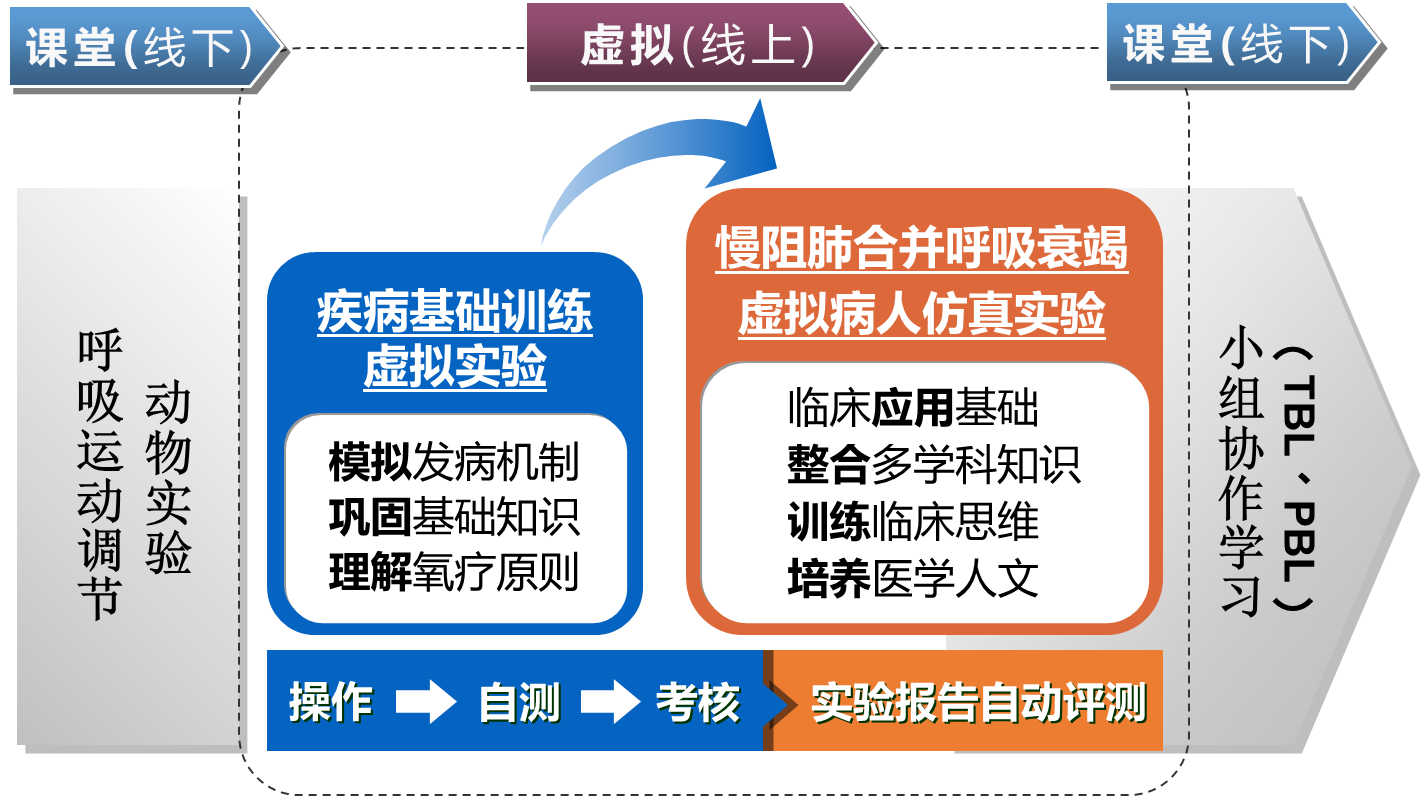
图1.“慢阻肺合并呼吸衰竭虚拟仿真实验”教学结构设计图
实验教学目标:
一、知识目标:
1. 通过“呼吸生理虚拟实验系统”,开展“疾病基础”实验,巩固慢阻肺相关基础知识,学习和掌握以下内容:
1) 比较正常和慢阻肺(COPD)时呼吸功能的改变。
2) 通过参数调节模拟不同程度COPD的呼吸功能异常,分析相应肺通气功能和动脉血气分析指标的变化及机制。
3) 比较不同浓度吸氧治疗的效果,理解COPD合并慢性呼吸衰竭时的氧疗原则。
2. 通过 “智能虚拟标准化病人(ESP)系统”,开展慢阻肺合并呼吸衰竭临床病例的虚拟实验,学习和掌握以下内容:
1) 结合虚拟病人的临床表现和发病机制,正确识别慢阻肺(COPD)的病理学改变、解释主要病理生理机制及机体从局部到整体的功能代谢改变。
2) 结合虚拟病人的临床表现和检查结果,正确判断COPD急性加重发生呼吸衰竭的原因及机制。
3) 完成COPD急性加重患者临床诊治的基本流程。根据II型呼吸衰竭患者的氧疗原则,对虚拟病人进行正确诊疗。
二、能力目标:
1) 具备综合分析基于机体功能模块的整合医学知识的能力。
2) 培养应用基础知识解决临床实践问题的临床前思维能力。
3) 初步具备慢阻肺合并呼吸衰竭病人病情评估与治疗方案的选择能力。
4) 提高收集信息、交流沟通和团队协作能力。
三、素质目标:
本项目与我校“基于模块的医学整合课程体系”相配合,是“国家级精品资源共享课”——《生理科学实验》课程教学内容。整个实验通过以学生为中心、虚实结合的方式,充分调动医学生的学习积极性和主动性,培养团队合作及批判性思维,巩固基础知识,注重基础与临床的衔接,综合提升医学生临床前职业素质的养成。
2、“实验原理”
一、实验的理论原理
慢阻肺是临床常见的呼吸系统疾病,其核心特征是存在持续的不完全可逆的气流受限。吸烟是导致慢阻肺最重要的环境因素。慢性支气管炎(慢支)和阻塞性肺气肿(肺气肿)是引起慢阻肺最常见的疾病。慢阻肺患者存在肺通气和肺换气障碍,严重时可引起呼吸衰竭,继发酸碱平衡紊乱、循环系统及中枢神经系统功能障碍。慢阻肺的发病机理及诊疗原则涉及多学科知识(图2):
1.主要病理生理机制:①阻塞性通气障碍:因炎症、增生等导致支气管壁肿胀;因气道高反应性及炎症介质作用导致支气管痉挛;因黏液分泌多、纤毛受损引起支气管腔堵塞;因小气道阻塞、肺泡弹性回缩力下降导致气道等压点上移。②限制性通气障碍:肺泡表面活性物质减少、呼吸肌衰竭。③肺换气障碍:因肺泡弥散面积减少、肺泡膜炎性增厚导致弥散功能障碍;因部分肺泡低通气或血流灌注减少导致肺泡通气与血流比例失调。
2.气道和肺泡的结构改变:慢性炎症导致气道狭窄、塌陷,肺泡扩张、融合等。
3.慢支和肺气肿典型病理变化:气道及周围组织的慢性炎症、终末细支气管远端扩张等。
4.全身效应及并发症:严重的通气和换气功能障碍可引起低氧血症和高碳酸血症,最终出现呼吸衰竭,并可继发循环系统障碍(肺源性心脏病)和中枢神经系统障碍(肺性脑病)。
5.诊疗原则:慢性咳嗽、咳痰或伴喘息持续两年或以上,排除其他心、肺疾患后可诊断慢支;吸入支气管舒张剂后第一秒用力呼气容积占用力肺活量百分比(FEV1/FVC%)<70%提示存在不可逆气流受限;慢阻肺合并II型呼吸衰竭患者应低浓度持续给氧(<30%)。
慢阻肺合并呼吸衰竭典型病人的临床表现和诊疗过程,可充分体现学生对疾病背后发病机制及相关基础医学知识的全面掌握和应用。因此,本实验的核心部分通过模拟发病机理建立“慢阻肺合并呼吸衰竭虚拟病人”,并结合临床情境将多学科基础医学知识围绕病例进行重新梳理和串联,实现知识点和临床应用的有效对接(详见图2)。
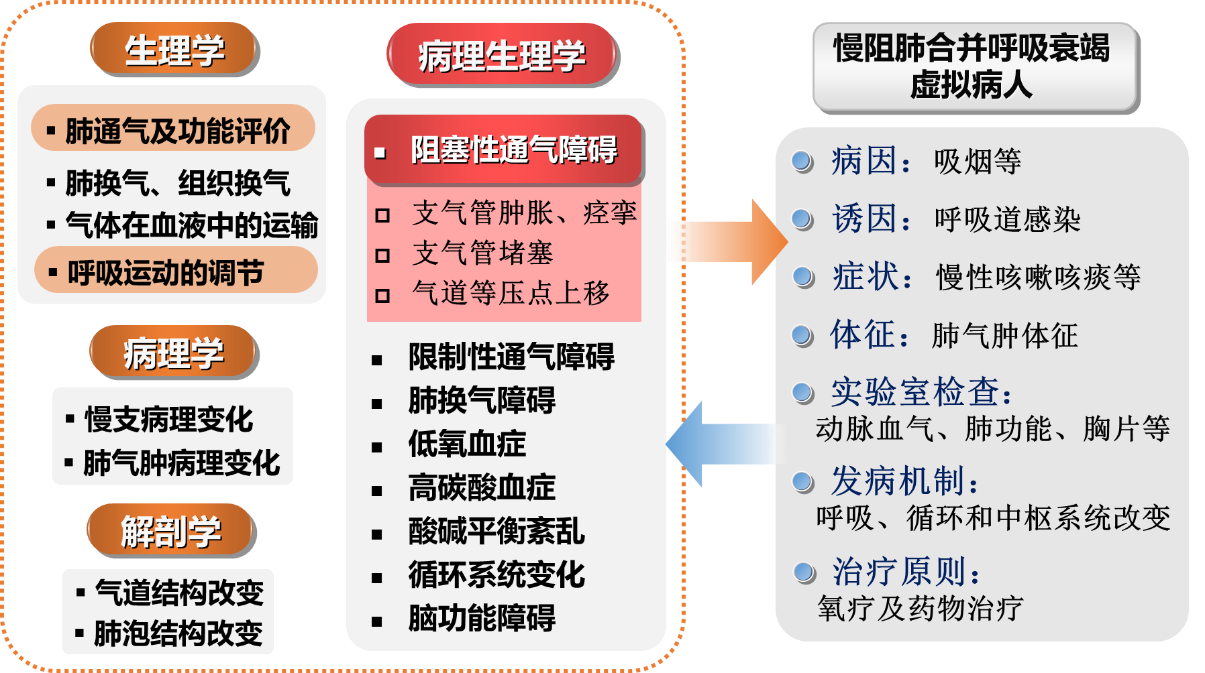
图2. 实验的理论原理:慢阻肺主要发病机制与虚拟病人的诊疗全过程对应衔接。
二、实验软件及案例的设计和仿真原理
本项目的模拟仿真内容分两个模块,主要设计和仿真原理如下:1.“疾病基础训练”模块
该系统为我校配合“呼吸系统整合课程”开发的虚拟仿真实验平台。以“生理数据驱动的ESP虚拟标准化病人”为底层数据支持,以局部呼吸系统为主要呈现对象,对“正常状态”(不同运动状态、海拔高度等)及“常见呼吸系统衰竭状态”(慢阻肺急性发作、急性呼吸窘迫综合征等)的特征性结构和功能改变进行模拟,并可通过调节呼吸生理参数、吸氧等进行探究式实验,有利于学生对疾病相关基础知识进行巩固和应用,是ESP虚拟病人的前置学习模块。
本实验中,学生主要进行“正常”和“慢阻肺急性发作”两组实验。具体软件配置及设计框架如图3所示:1)系统根据ESP虚拟病人的数据,配置正常人呼吸系统相关参数;2)系统配置“慢阻肺急性发作”时呼吸系统相关数据,根据学生对“气道阻力”的调节,可模拟不同程度通气功能异常,输出肺通气和动脉血气分析数据;3)根据不同浓度吸氧治疗,输出相应数据;4)学生完成操作后,系统对自测题的答题情况进行反馈。
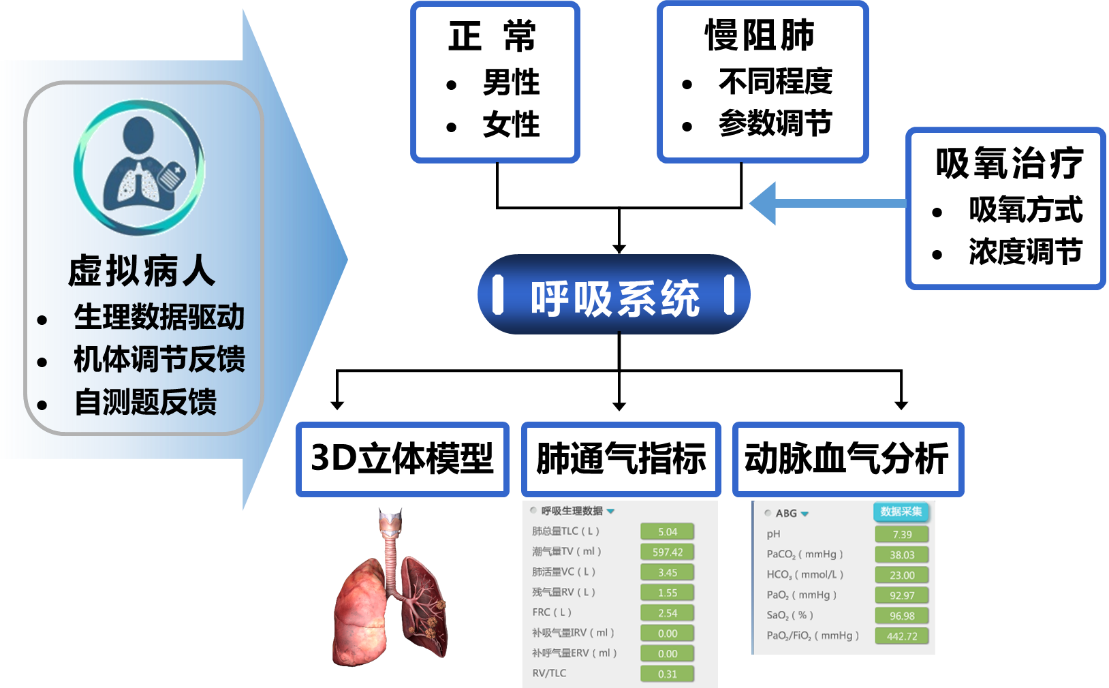
图3.“疾病基础训练”模块软件配置及设计框架图。
2.“ESP虚拟病人”模块
以生理数据驱动的ESP虚拟仿真病人是一套智能电子标准化病人教学系统。该系统在人体生理状态系统化理论基础之上,通过计算机信息技术对人体各器官系统从结构到功能进行模拟和数学模型的设计,并可对外部环境进行反馈和调节,从而实现整体生理数据的实时驱动和反馈。ESP虚拟人可以综合模拟人体生理状态下的生命动态过程,有望成为虚拟医学实验的重要载体。
本实验在“ESP虚拟人”生理状态的基础上,进一步开发了“慢阻肺合并呼吸衰竭虚拟病人”,模拟疾病基础及功能代谢改变。由于慢性疾病时机体往往存在从代偿向失代偿反应转变的过程,与机体正常的生理调节机制并不完全相同,因此需要考虑复杂的自我调节和功能渐变之间的平衡。本虚拟病人以呼吸系统代偿及失代偿改变为核心,同时优化了心血管系统、神经系统等反馈机制,建立了慢阻肺病理状态下新的机体“平衡”,具体设计构架如图4所示。
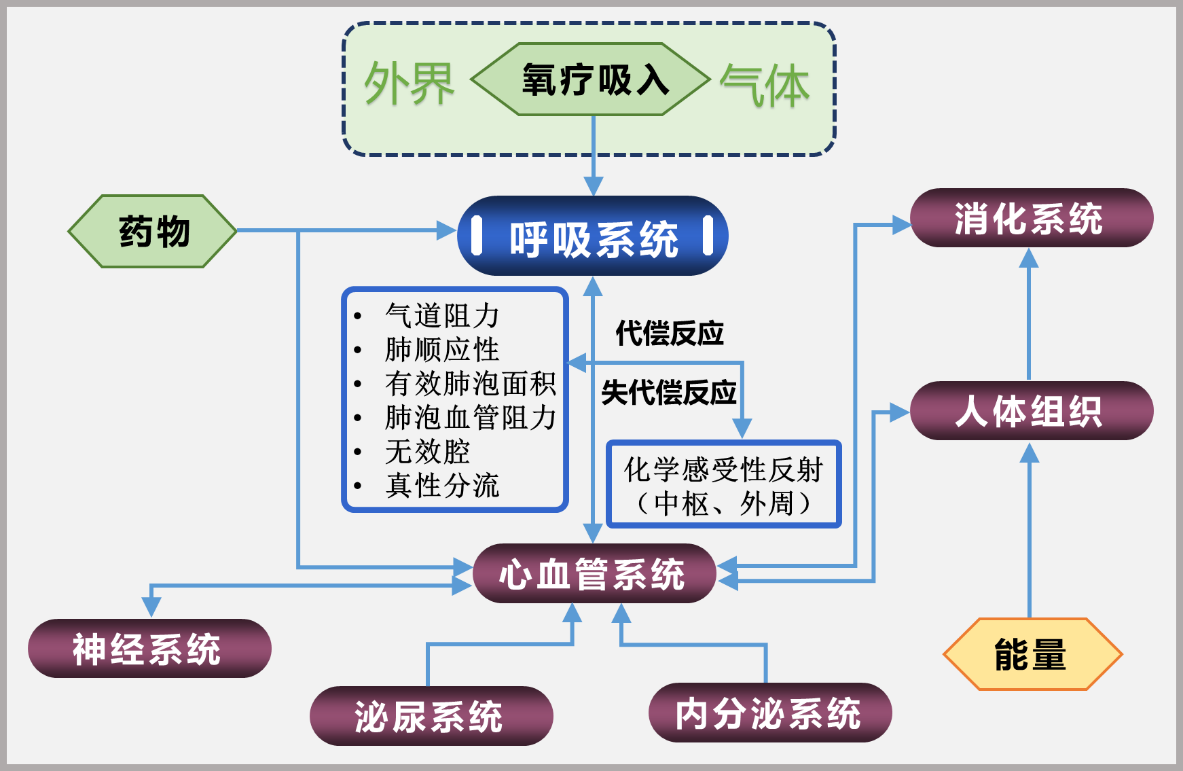
图4.“慢阻肺合并呼吸衰竭ESP虚拟病人”系统构架图
本实验系统通过模拟慢阻肺合并呼吸衰竭典型病人的临床表现、发病机制和完整诊疗过程,与相关基础医学知识进行对接。案例的整体设计思路如图5所示:系统共有7个主要操作模块(问诊体格检查实验室检查诊断发病机制治疗措施医学人文关怀),每个模块内部根据相关基础医学知识,设置了不同学习任务及自测题(即时学习反馈);学生完成模块内任务及自测后才能升级至下一模块;完成所有模块后进入综合测验(与疾病的核心知识点挂钩),查看学习报告,得到整体学习评价和反馈;课后提交实验报告,系统会自动评测并反馈。同时,系统根据学生的差异操作设计了不同的教学反馈和路径:如果对虚拟病人及时进行正确的治疗,病情好转(超过系统阈值),病人会主动提问,可进行健康宣教和人文关怀;如果没有及时治疗或出现氧疗不当,病情恶化(超过系统阈值),病人会发生急性高碳酸血症引起的“肺性脑病”,如继续恶化(超过系统阈值),系统会进行病危警告,并终止操作。
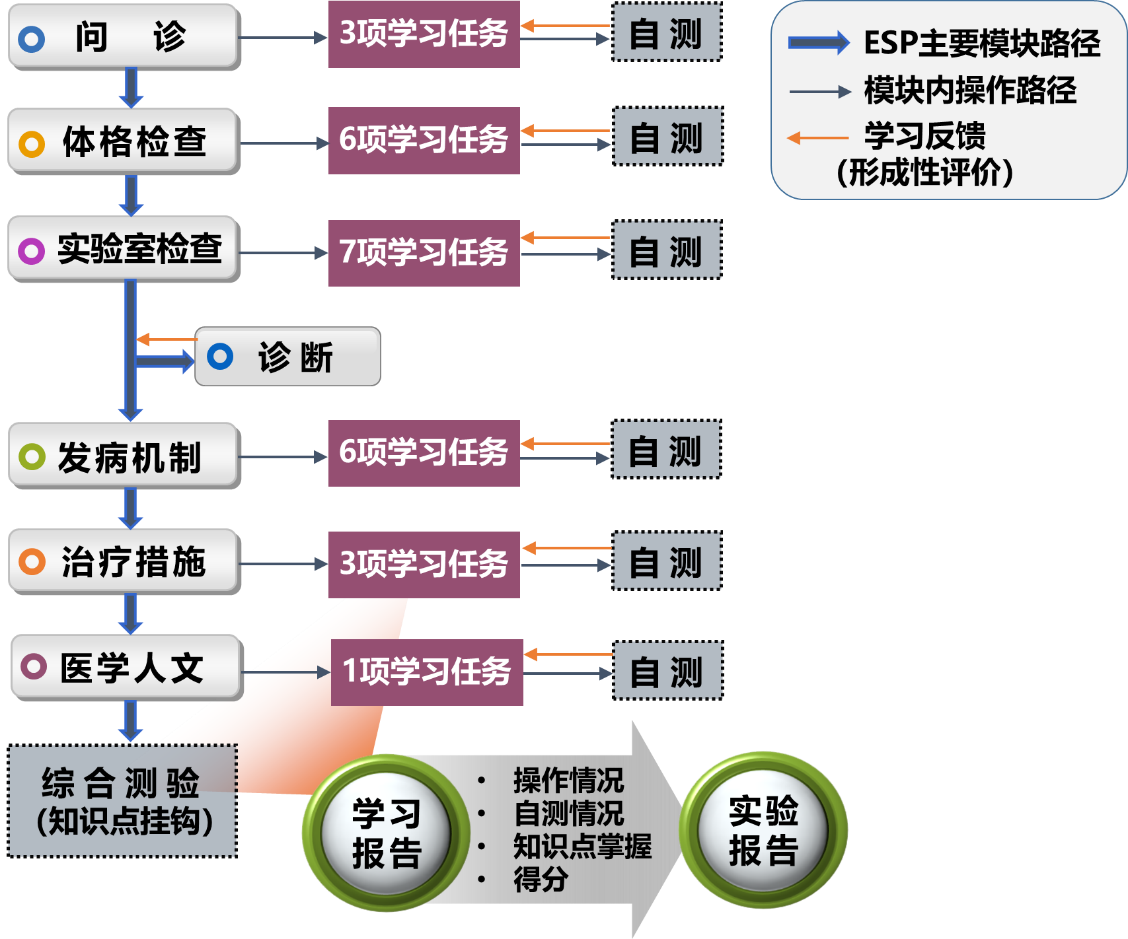
图5.“慢阻肺合并呼吸衰竭虚拟病人”案例设计框架图
